

ELKにはメールにて胃粘膜下腫瘍と診断された患者様からのお問い合わせが多数寄せられます。精密検査の依頼、手術の必要性、腹腔鏡手術が可能かどうか、胃を残せるか否か、入院期間は、などの質問です。さらにはELKに胃粘膜下腫瘍やGISTについて詳しい説明を載せてほしいというご希望を多くいただきましたので、2008年からこの連載を開始しました。それ以来、想像をはるかに超える多くの患者様にこの連載を読んでいただき、またその中から私の手術を受けられた患者様が多くいらっしゃいます。今回2020年のELKリニューアルに伴い、胃粘膜下腫瘍教室の文面もさらに新しい知識や統計を盛り込み改訂しました。少し難解な部分もあるかと思いますが、時間をかけてじっくり勉強していただき、ご自身の疾患に関して理解を深めていただければと存じます。
A:胃粘膜下腫瘍(いねんまくかしゅよう)という診断には何種類かの腫瘍が含まれています。主なものとして、①GIST(消化管間質腫瘍:しょうかかんかんしつしゅよう)、②平滑筋腫(へいかつきんしゅ)、③神経鞘腫(しんけいしょうしゅ)、④異所性膵(いしょせいすい)などがあります。
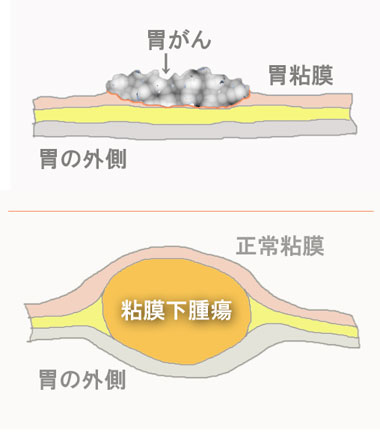
胃がんやポリープは表面に出ていますからはっきりその姿を見ることができます。しかし胃粘膜下腫瘍は、胃カメラではその姿を直接見ることができません。粘膜下腫瘍は正常な胃の粘膜に覆われているからです。文字通り胃粘膜の下に隠れて育っているのです。胃カメラでは正常な粘膜がこんもりと盛り上がって見えるだけです。胃カメラで表面の細胞を調べてもどんな腫瘍なのか診断がつかないのです。
A:なかなか難しい質問です。私の過去10年の経験から統計をとってみます。
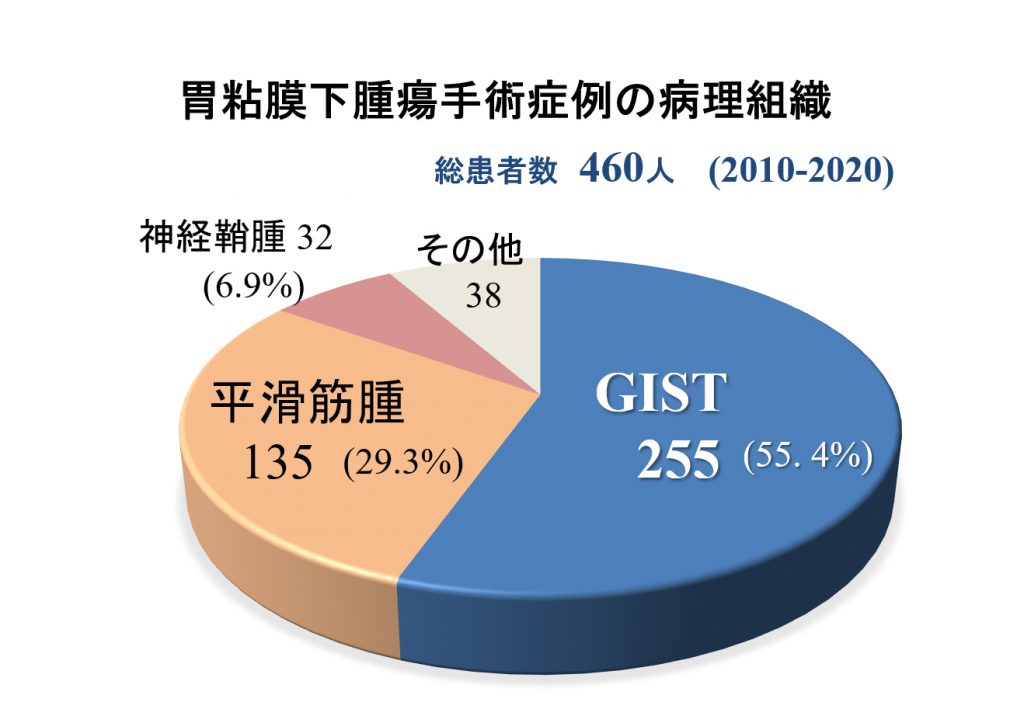
2010年1月から2020年1月の10年間で460人の胃粘膜下腫瘍の患者様の手術をさせていただきました。最も多かったのはGIST(消化管間質腫瘍)で、255人(55%)でした。次に多かったのは平滑筋腫で135人(29%)です。神経鞘腫は珍しいと思われがちな腫瘍ですが、32人(7%)を占めました。そのほかの9%は異所性膵や異物性肉芽腫、グロームス腫瘍などでした。 胃カメラの写真で確実に見分ける方法はないのですが、超音波内視鏡検査を行いますと、いろいろなことがわかってきます。この検査で「第4層由来」とわかった場合、異所性膵の可能性は低くなります。また、内部エコーが不均一で壊死や出血が疑われる場合、平滑筋腫の可能性も低くなります。さらに1,2年で増大してきた腫瘍ということになれば、GISTの可能性が高くなります。
一般的に手術しなくても良い、異所性膵は胃の下半分に多く見られ、超音波内視鏡検査では第3層由来で、導管と呼ばれる特徴的な所見が出てきますので、慣れた検査医がみれば、鑑別できます。
私は胃内手術を始め、腹腔鏡での胃粘膜下腫瘍手術を1993年(金沢大学病院勤務時代)から積極的に行ってきました。2012年からはメディカルトピア草加病院で手術を行っていますが、2020年6月までの同病院での胃粘膜下腫瘍手術総数は400人を超えています。この手術数は世界でもトップレベルと思います。日本全国、あるいは海外からも、胃の温存を希望する患者様が手術を受けに来てくださいます。